- info@osteomag.fr
C’est un ensemble de syndromes douloureux situés dans la région du bassin persistant depuis plusieurs mois. Ils s’accompagnent de troubles urinaires, ano-rectaux, sexuels et neuromusculaires à des stades variés (1).
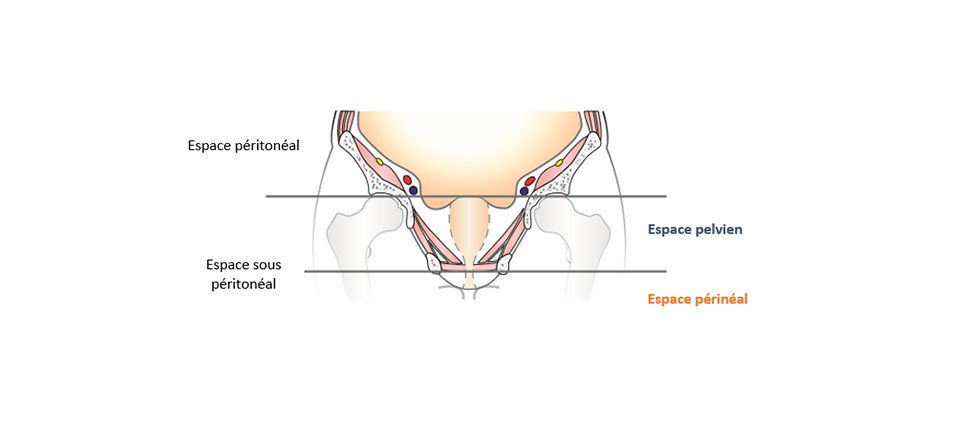
 Les organes impliqués dans les DPPC sont principalement ceux de l’appareil uro-génital, notamment la vessie et la prostate
Les organes impliqués dans les DPPC sont principalement ceux de l’appareil uro-génital, notamment la vessie et la prostate
Trois principales causes représentent environ 80% des cas de DPPC.
Origine nerveuse
Les racines des nerfs qui innervent la région pelvi-périnéale, en particulier des nerfs pudendaux, sont enveloppés dans une gaine, le tout formant une structure appelée canal d’Alcock (2).
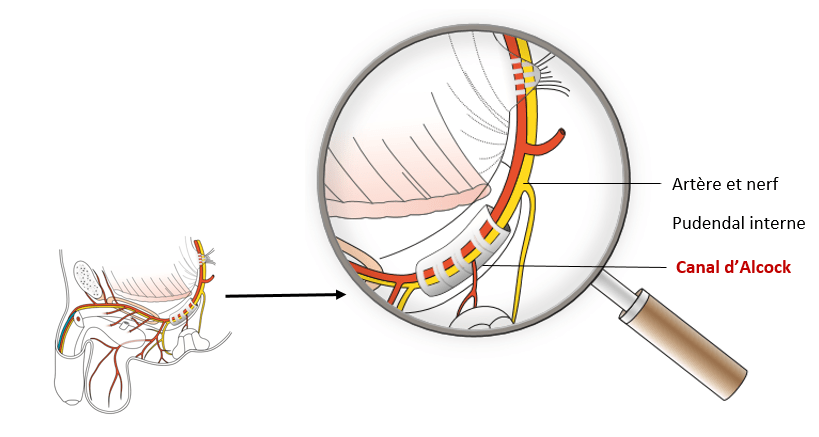
Les DPPC d’origine pudendale sont dues à la compression des nerfs du fait de la rétraction du canal d’Alcock, à cause de la compression entre le ligament sacro-tubéral et sacro-épineux (2).
Dans ce type de DPPC, la douleur se traduit par des sensations de brûlures ou de pincements au niveau de la verge et de l’anus. Cette douleur peut irradier vers la région scrotale et les patients sont incapables de rester en position assise plus de 15 minutes.
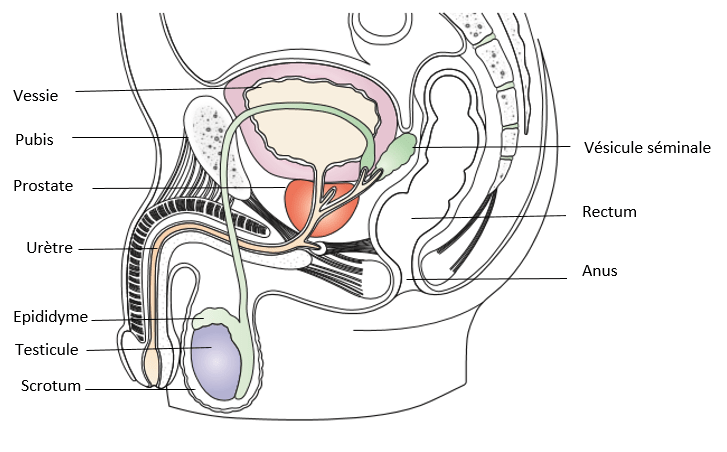
Origine prostatique
Le diagnostic d’une prostatite chronique est compliqué car la douleur est difficile à localiser : les patients décrivent une douleur diffuse dans la région pelvi-périnéale. Cette prostatite chronique survient à la suite d’un ou de plusieurs épisodes de prostatite aigue d’origine infectieuse. Cependant, lorsque le trouble devient chronique l’origine infectieuse est impossible à mettre en évidence (3).
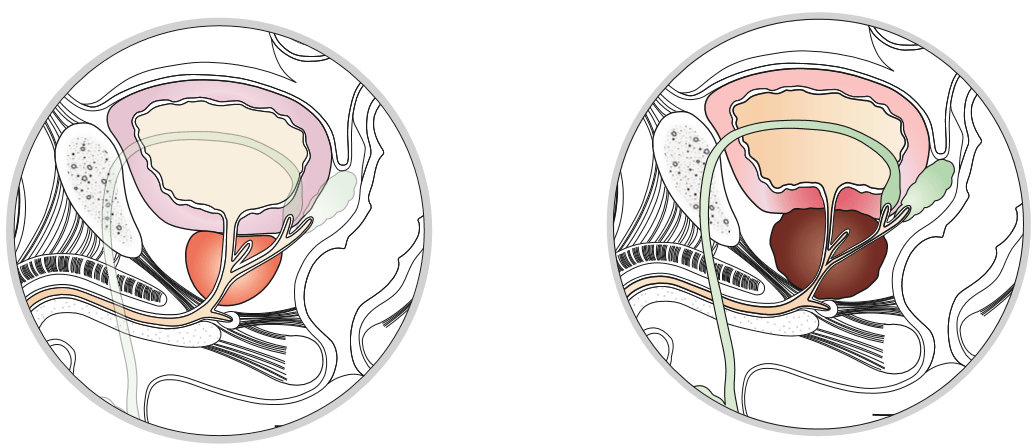
Une prostate saine (à gauche) et une prostate enflammée (à droite)
Origine vésicale
Dans ce type de DPPC, la douleur est en relation avec une anomalie viscérale, le système urinaire étant impliqué.
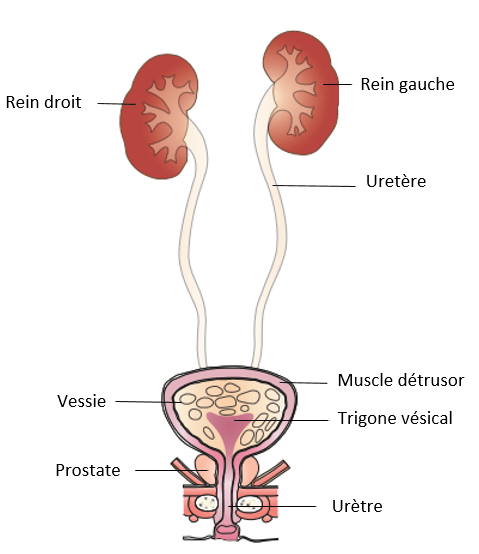
Les patients décrivent une douleur située au-dessus du pubis et remontant vers le nombril. Elle est liée au remplissage physiologique de la vessie et s’accompagne d’une envie d’uriner fréquente dans la journée comme dans la nuit (4).
Il s’agit d’un certain nombre de syndromes douloureux souvent mal délimités mais qui, bien que peu fréquents, ne doivent pas être négligés.
Les patients présentant des infections récidivantes dans la région pelvi-périnéale (infections urinaires notamment) n’arrivent plus à relâcher cette région, entretenant ainsi une tension musculaire pouvant avoir des répercussions osseuses. Pour cette raison, il est indispensable d’appliquer un traitement ostéopathique avec des conseils aux patients pour qu’ils effectuent quotidiennement des étirements musculaires spécifiques (5).
L’origine d’une douleur ne se situe pas forcément au niveau de l’organe en cause. Ainsi, les douleurs projetées sont ressenties à distance de la lésion impliquée en cause.
Dans le cas des DPPC, on peut retrouver une douleur projetée sur la zone testiculaire en cas de lésion rénale, digestive ou vertébrale (6).
Il existe 3 tests d’observation du maintien général pour identifier les modifications posturales accompagnant typiquement les DPPC.
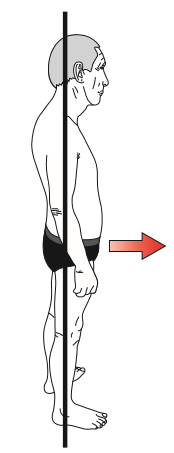
L’observation posturale est effectuée sur le patient debout, les pieds écartés.
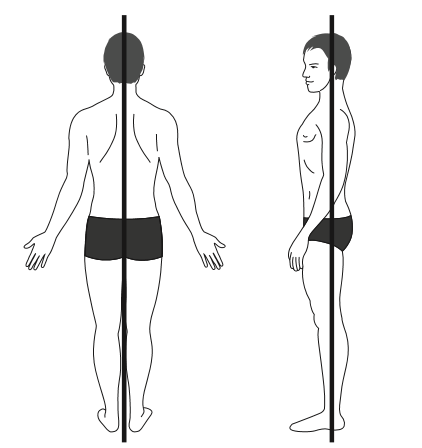
Le patient est debout, les pieds légèrement écartés, le patient fixant un point éloigné.
L’ostéopathe observe la ceinture scapulaire (épaules) et la ceinture pelvienne (bassin) si les deux côtés sont bien à la même hauteur ou si il existe un décalage pouvant être dû à des mauvaises positions prises par le patient pour se soulager.
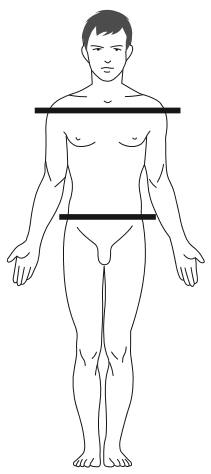
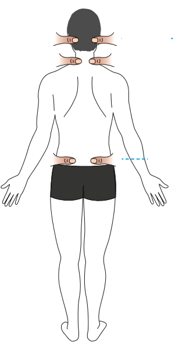
Le patient de dos, fléchit la tête puis le tronc afin que l’ostéopathe puisse mettre en évidence une déviation de la position des pouces posés au niveau de 3 positions :
En cas de DPPC, en effectuant ces 3 tests, on peut ainsi repérer des modifications posturales typiques des DPPC.
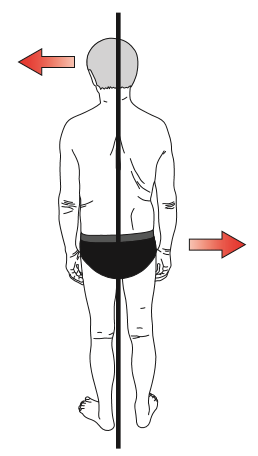
Observation globale (verticale de Barré)
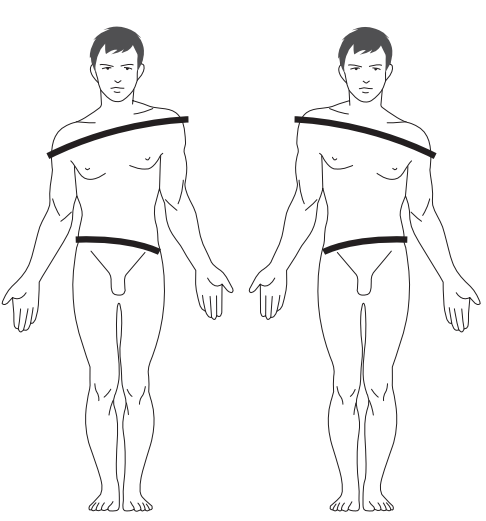
Horizontalité des ceintures
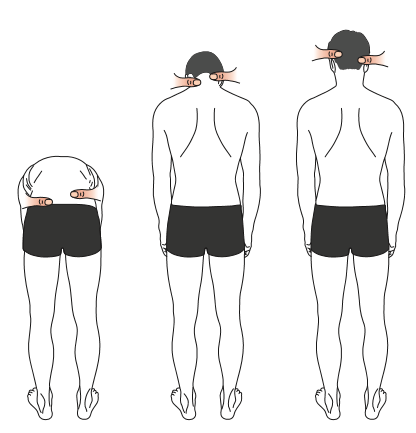
Test dynamique des 3 pouces montants
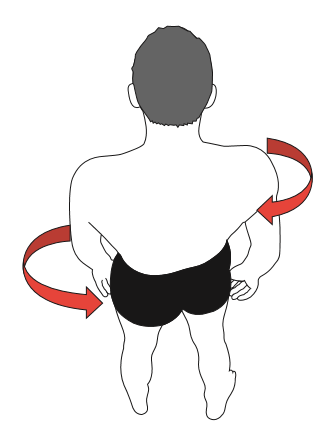
Évaluation globale
Toute douleur située dans la région pelvi-périnéale et qui est accompagnée de troubles décrits par la suite doit faire suspecter une DPPC.
Troubles urinaires
Douleur pendant la miction
Sensation de vidange incomplète à la miction
Douleur au cours du remplissage physiologique de la vessie
Troubles sexuels
Douleur à l’éjaculation
Douleur pendant et après le rapport
Troubles de l’érection
(notamment douleur)
Douleur testiculaire et scrotale
Trouble posturaux
Incapacité à rester assis plus de 15 minutes
Douleur déclenchée pendant certaines activités (vélo, équitation…)
Antécédents médicaux
Lombalgie chronique
Arthrose Thoracolombaire
Prostatite aigüe récidivante
Infections urinaires
Actes chirurgicaux régionaux
Il est nécessaire dans un premier temps d’orienter le patient vers un urologue qui prescrira, après l’interrogatoire et l’examen clinique, les examens complémentaires (bilan sanguin, bilan urinaire, radiographie ou pelvi-scanner) qui permettront de confirmer le diagnostic de DPPC et de rechercher une éventuelle étiologie.
L’ostéopathe est d’une grande aide pour l’urologue pour préciser le type et/ou la localisation précises des douleurs grâce à la recherche, par les techniques de palpation ostéopathiques spécifiques, des tensions neoromusculaire et/ou viscérales.
A la suite des tests permettant de préciser les structures en cause, l’ostéopathe peut proposer des traitements ostéopathiques adaptés pour chaque patient à une prise en charge spécifique de ses DPPC.
La consultation en ostéopathie sera basée sur un bilan ostéopathique commençant par une observation posturologie (verticale de Barré, Test des ceintures, test des 3 pouces montants).
Puis l’ostéopathe effectue sur le patient en position debout, assise et allongée, différents tests sur les structures osseuses et musculaires pour évaluer une diminution de mobilité du patient en relation avec les DPPC.
Une évaluation globale de l’abdomen par des palpations générales et spécifiques complète ce bilan ostéopathique afin d’identifier l’organe ou la structure dysfonctionnelle.
Le traitement ostéopathique des douleurs dues DPPC est proposé en deux étapes.
Sources scientifiques ayant servies à la rédaction de cet article :